Pautas de tratamiento médico del estado de Nueva York para el hombro
Síndrome de pinzamiento en pacientes de compensación de trabajadores
La junta de compensación de trabajadores del estado de Nueva York ha desarrollado estas pautas para ayudar a los médicos, podólogos y otros profesionales de la salud a proporcionar el tratamiento adecuado para Charcot Joint.
Estas pautas de la Junta de Compensación de Trabajadores están destinadas a ayudar a los profesionales de la salud a tomar decisiones con respecto al nivel adecuado de atención para sus pacientes con trastornos de tobillo y pie. Las guías no sustituyen el juicio clínico o la experiencia profesional. La decisión final con respecto a la atención debe ser tomada por el paciente en consulta con su proveedor de atención médica.
Síndrome de pinzamiento de lesión del hombro
Una agrupación de síntomas en lugar de un diagnóstico patológico. El acromion, el ligamento coracoacromial, el proceso coracoides y / o la articulación AC invaden el mecanismo del manguito rotador a medida que el hombro se mueve, lo que causa los síntomas.
El arco coracoacromial está estrechamente relacionado con el mecanismo del manguito. La compresión y la fricción, que solo están separadas por las diminutas superficies lubricantes del ecónomo, se pueden reducir de varias maneras, que incluyen:
- La forma del arco coracoacromial, que permite el paso del manguito rotador adyacente;
- Superficie inferior normal de la articulación AC;
- Bursa normal;
- Laxitud capsular normal; y
- Función escapulotorácica coordinada.
La capsulitis adhesiva / hombro congelado, los desgarros del manguito rotador de espesor parcial y total, la artritis de la articulación AC y el síndrome de pinzamiento son todos posibles concomitantes. El mecanismo del manguito rotador y el tendón del bíceps deben funcionar normalmente para disminuir el síndrome de pinzamiento.
Historia y mecanismo de lesión del síndrome de pinzamiento
Mecanismo de Lesión: Uso excesivo de la extremidad superior debido a un comportamiento repetitivo establecido; Esto se ve típicamente con la acción repetitiva de la sobrecarga.
La historia puede incluir:
- Presentación tardía: Dado que el síndrome generalmente no es un problema urgente, las personas buscarán atención médica si sus síntomas no desaparecen después de descansar, darle algo de tiempo y «tratar de resolverlo»;
- Quejas de deterioro funcional provocado por incomodidad, rigidez, debilidad y atrapamiento cuando el brazo está flexionado y girado internamente; y
- La falta de sueño es típica, y el dolor se siente con frecuencia a lo largo del húmero proximal anterior o en la cara lateral de la parte superior del brazo, cerca de la inserción deltoides.
Hallazgos físicos del síndrome de lesión por pinzamiento
Los hallazgos físicos pueden incluir:
- Se puede encontrar atrofia deltoidea y del manguito rotador durante un examen del hombro;
- El rango de movimiento está restringido, especialmente en la aducción del cuerpo cruzado y la rotación interna;
- El dolor y la crepitación pueden acompañar al movimiento pasivo durante el arco de flexión de 60 a 90 grados; Esto se intensifica a medida que el hombro se mueve dentro y fuera de la rotación interna;
- En general, la elevación activa del hombro causa más molestias que la elevación pasiva;
- El síndrome de pinzamiento generalmente se manifiesta como dolor en la flexión máxima activa hacia adelante, sin embargo, este dolor no es diagnóstico;
- Probar sus fortalezas podría descubrir debilidades. Esta debilidad podría ser provocada por incomodidad, inactividad, daño tendinoso o mecánica escapulotorácica inadecuada;
- Un debilitamiento de los estabilizadores escapulares posteriores también puede considerarse como un factor que contribuye al síndrome de pinzamiento al afectar la mecánica de la articulación glenohumeral. El dolor durante la rotación externa resistida o la abducción también puede indicar que los tendones del manguito rotador pueden estar debilitados.
Pruebas de laboratorio del síndrome de lesión por pinzamiento
Se recomiendan pruebas de laboratorio del síndrome de lesión por pinzamiento: cuando se sospecha una enfermedad sistémica o enfermedad en un subconjunto de pacientes.
Procedimientos de prueba de rayos X del síndrome de pinzamiento
Se recomiendan procedimientos de prueba de rayos X del síndrome de pinzamiento: clínicamente apropiados en un subconjunto de pacientes.
Indicaciones: La calcificación de los espolones óseos puede ser visible.
Inyección espacial subacromial del síndrome de pinzamiento
Se recomienda la inyección en el espacio subacromial del síndrome de pinzamiento, clínicamente apropiado en un subconjunto de pacientes.
Indicaciones: se puede utilizar la inyección de anestésico como procedimiento diagnóstico, xilocaína o soluciones de cocaína sensorial, por ejemplo, en la zona. Si la molestia es La inyección proporciona alivio, y se verifica el diagnóstico.
Los procedimientos de tratamiento no quirúrgicos pueden incluir:
- Medicamentos como analgésicos y antiinflamatorios no esteroideos
Inyección espacial subacromial del síndrome de pinzamiento
La inyección espacial subacromial del síndrome de pinzamiento se recomienda clínicamente apropiada en un subconjunto de pacientes.
Indicaciones: Si el paciente respondió favorablemente a una inyección anestésica administrada con fines diagnósticos, una inyección de esteroides en el área subacromial podría ser terapéutica. No se recomiendan inyecciones directas de esteroides en los tendones.
Frecuencia: No más de dos o tres veces al año. Una o dos inyecciones suelen ser suficientes. Se recomienda esperar al menos tres semanas entre inyecciones.
Los anestésicos locales tienen un impacto inmediato, pero los corticosteroides tardan tres días en comenzar a funcionar.
Duración máxima: Se permiten tres inyecciones en el mismo lugar cada año.
Se debe considerar el reposo relativo, la inmovilización, el tratamiento térmico, el ultrasonido, el ejercicio terapéutico, la medicina física y la rehabilitación.
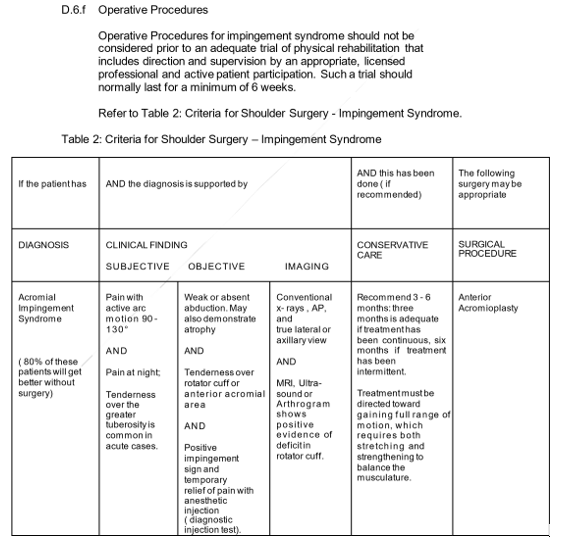
Procedimientos quirúrgicos de inyección en el espacio subacromial
Antes de un ensayo suficiente de fisioterapia que implique la dirección y supervisión de un profesional adecuado y con licencia y la participación activa del paciente, no se deben considerar los procedimientos quirúrgicos para el síndrome de pinzamiento. Por lo general, debe pasar un mínimo de seis semanas durante dicho ensayo.
Procedimientos postoperatorios de inyección espacial subacromial
Los planes de rehabilitación individualizados basados en la colaboración entre el médico, el cirujano y el terapeuta podrían incluir lo siguiente:
- Férula o cabestrillo de abducción;
- Se puede implementar un entrenamiento vigoroso de estabilización escapular posterior, rango de movimiento glenohumeral pasivo y ejercicio suave del péndulo;
- Comenzar ejercicios isométricos y participar en AVD cuatro semanas después de la cirugía; o
- Considere comenzar el ejercicio de resistencia ligera a las seis semanas después de la cirugía, dependiendo de la recuperación funcional del paciente; Al mismo tiempo, regresar a un servicio ligero o limitado puede ser factible dada la capacidad de manejar «sin actividad repetitiva de gastos generales».
- Todos los métodos activos no quirúrgicos especificados en la Sección E, Procedimientos terapéuticos: No quirúrgicos, deben tenerse en cuenta. Estos incluyen ejercicio de resistencia progresiva a partir de los dos meses con un retorno gradual a la actividad completa a partir de los 5-7 meses.
- Durante la recuperación y rehabilitación postoperatoria, las restricciones laborales deben evaluarse cada cuatro a seis semanas con las notificaciones escritas apropiadas al paciente y al empleador. Si el progreso del paciente se estanca, el proveedor debe reevaluar la salud del paciente y modificar el plan de tratamiento según sea necesario.
Lo que nuestra oficina puede hacer si tiene síndrome de pinzamiento del hombro
Tenemos la experiencia para ayudarlo con sus lesiones de compensación laboral. Entendemos por lo que está pasando y cumpliremos con sus necesidades médicas y seguiremos las pautas establecidas por la Junta de Compensación de Trabajadores del Estado de Nueva York.
Entendemos la importancia de sus casos de compensación laboral. Permítanos ayudarlo a navegar a través del laberinto de tratar con la compañía de seguros de compensación para trabajadores y su empleador.
Entendemos que este es un momento estresante para usted y su familia. Si desea programar una cita, contáctenos para que hagamos todo lo posible para que sea lo más fácil posible.

Dr. Nakul Karkare
I am fellowship trained in joint replacement surgery, metabolic bone disorders, sports medicine and trauma. I specialize in total hip and knee replacements, and I have personally written most of the content on this page.
You can see my full CV at my profile page.
